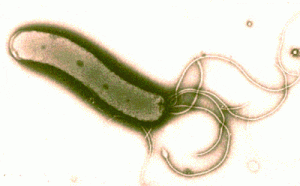
La helicobacter pylori es una bacteria que provoca diferentes trastornos conocidos con el nombre de úlcera gástrica crónica y gastritis entre otras cosas. Tiene la particularidad de vivir en medio ácido del estómago gracias a su segregación de amoniaco que neutraliza el ácido clohídrico producido por el estómago.
Si bien es una bacteria que por su composición resiste una gran variedad de medicamentos, existe en la actualidad una gran cantidad de consejos naturales que podrás poner en practica para combatirla paralelamente al tratamiento medico proporcionado por tu medico de cabecera.
Algunos consejos naturales para combatir la helicobacter pylori:
> Practicar la reflexología podal.
> Practicar la medicina alopática.
> Evitar el consumo de aspirinas, café, gaseosas, carnes rojas y grandes cantidades de alimentos.
> Practicar la terapia ortomolecular.
> Practicar la fitoterapia, se recomiendan incorporar elementos como jengibre, menta y raíz de regaliz.
porfavor necesito una dieta balanceada para una persona con helicobacter y gastritis
hola, kiero saber si esta bacteria se puede eliminar alguna vez, algunas personas dicen q si otras q no. yo he hecho el tratamiento dos veces ya el que tiene dos anibioticos y omeprazol y veo mejoria temporal perp recaigo cada tiempo. que puedo hacer gracias espero su respuesta
Hola buenas tardes , a mi hija le acaban de disgnosticar la bacteria pylori,mi pregunta es que alimentos no puede comer o que le hacen daño, por favor requiero una respuesta muy profesional para no seguir angustiado. gracias
buenas tardes, quiero saber que alimentos no puede comer mi hija de 10 años, ya que fue diagnosticada con el virus pylori, agradezco me puedan apoyar gracias
Hola, tengo la Helicobcter piloris, y me gustaría me indicaran una dieta completa, sobre todo si se pueden comer ensaladas, es decir verduras crudas o mariscos. Espero tu respuesta, gracias
Por favor digame como cobatir la helicobacter pylori, con medicina natural, ya estoy cansada de las pastillas.
Gracias
hola quisiera saver si la pilory se destruye ya que la tuve hace 3 años atras y ahora la tengo de nuevo quisiera saver q puedo cmer para no sentirme mal. gracias
me ha detectado que tengo esta bacteria en 60 y lo normal son 20 quiero un tratamiento eficaz y rapido que me ayude a combatir este mal. y tambien quiero que me digan si es cierto que mi pareja puede obtener esta bacteria atravez de mi.
como se combate esta bacteria y los alimentos que uno debe consumir
Hola, estoy muy angustiada, a mi padre le diagnosticaron la bacteria pylori. Mi pregunta es: existe alguna dieta para contrarrestar un poco esta bacteria?, es cierto que el consumo de jengibre es bueno para las presonas que tienen esta bacteria?
me vi afectado y todavía por esta bacteria, en estos momentos estoy tomando corazón de piña licuado a las tres de la madrugada por cuatro oportunidades, esto según causa desprendimiento de la bacteria, quiero decirles que esta bacteria produce problemas en el corazón, en el sueño,la mente. Estoy entregando esta carga al Señor Jesucristo,único que puede resolver cosas tan extrañas como estas, pienso que una oración ferviente y constante puede matar esta bacteria y cualquier otra, pues JESÚS es REY DEL UNIVERSO Y TIENE CONTROL SOBRE TODAS LAS COSAS, espero este consejo material y espiritual sirva para ayudar a todos los que estan bajo esta situación adversa, en Venezuela hay un arból llamado merey, su corteza hervida en agua y tomada como si fuera un te, produce un efecto fuerte contra la bacteria, pero esta concha o corteza de merey es fuerte y amargo, pero tiene resultados excelentes, por favor no tome nada de refrescos, químicos, colorantes, alcóhol o cafe es mortal. FREDDY RODRÍGUEZ, VENEZUELA, Teléfono movistar 0424-3406267; Teléfono de mi casa 0247-4179400; ME LLAMAS Y HABLAMOS, estoy interesado en orar y pedir por usted por sanidad al DIOS ETERNO. Igualmente por mi estoy pidiendo. DIOS LES BENDIGA Y LES CUIDE Y HAGA UN MILAGRO ANTE ESTA EXPERIENCIA INCOMODA DEL HELICOBACTER.
NO SE DESESPEREN LOS QUE TIENEN EL HELICOBACTER HAY ESPERANZA Y MUCHA DE MEJORAR Y ERRADICAR ESTE MAL, SÓLO ES CUESTIÓN DE PACIENCIA Y HUMILDAD, DIOS TIENE EL CONTROL, ES CIERTO QUE ES BIEN INCOMODA LA SITUACIÓN,LO SE EN CARNE VIVA, ME LLEVO DE HOSPITAL A HOSPITAL DE CLINICA A CLINICA, HASTA QUE DECIDI PONER ESTO EN LAS MANOS DE JESUCRISTO Y EN EL PODER DE SU EVANGELIO, Y TE ASEGURO QUE POR MUY FUERTE QUE ES LA BACTERIA ELLA NO RESISTE LOS MOMENTOS DE ORACIÓN, DE LECTURA DE LA BIBLIA Y CONGREGACIÓN CON HERMANOS EN LA FE EN JESUCRISTO EL HIJO DEL DIOS VIVIENTE. AMÉN .¡
EL HELICOBACTER PRODUCE MAL HUMOR, ATAQUES DE ANSIEDAD, TORMENTAS EN LOS SUEÑOS, TRASTORNOS CARDIACOS, BAJAS Y SUBIDAS DE TENSIÓN, PERO LES RECOMIENDO NADA DE ESTRES Y DE SITUACIONES COMPLICADAS, LIBERENSE EN CRISTO JESÚS, NO SOY RELIGIOSO SOLAMENTE CREO QUE MUCHAS VECES DIOS TIENE PROPÓSITOS A TRAVÉS DE SITUACIONES CONTROVERSIALES COMO LA DEL HELICOBACTER
Hola, mi hijo de 14 años tiene esta bacteria, quisiera que por favor me diga qué alimentos debe consumir, para contrarrestr el mal.
hola, a mi hijo de 14 años le diagnosticaron H Pylori, quisiera saber qué alimentos debe consumir.
Miel de manuka, propoleo, gastromep, o la fruta stachelnnone , no se como se llama en espaniol esta fruta, en google aparece la foto sivescribes stachelnnone, pueden ayudar estos consejos
hola hace poco me diagnosticarón el virus helicobacteri pylori estoy muy preocupada, baje de peso, y hasta el corazón empezo a dolerme…. todo lo pongo en manos de Dios para que pueda curarme de este mal….. con fé estpy segura que muy pronto estaré mejor….. Bye
hola ya tengo seis meses con la bacteria y el unico sintoma ha sido la perdida de peso he bajado al menos 10 kilos…. estoy desesperada por saber que dieta balanceada puedo hacer…gracias..
hola hace 2 años tengo la bacteria pylori quiero saber como expulsarla estoy bajo peso creo que eso es a consecuencia d la bacteria que recomienda
amigos yo soy una prueba viviente de el h. pilory cuatro veces me lo quicieron matar con toda esa medicina que a ustedes les dieron pero todavia lo tengo la verdad que se hace resistente a la misma entre mas la toma uno todavia estoy esperando un milagro para que me quite este calvario que me atormenta y si afecta la mente el sueño lo unico que hago yo es cuidarme con lo que como pero ya llevo cuatro años cuidandome y ya no aguanto nada mas que apretar nalgas y hacerle yemas pues de algo nos tenemos que morir chapin al fin… Guatemala
hola me puse hoy con mi hija a descubri so bre lo que ase esta bacteria me pongo muy nerviosa cuando mencionan el cancer que se puede producir con esta bacteria y tengomiedo que pueda contagiar a mis personas queridas espero poder recuperarme y queseme quite esta orrible bacteria pues alas persona que tambien la convaten igual que yo logren benserla y espero que esta bacteria se cure para toda la vida y sanarme
Hola me han hecho un alanlisis de sangre de HELICOBATER PYLORI IGM y sale que tengo 1.25 q Dieta devo hacer incluida la fruta q puedo comer y si puedo tomar SANGRE DE GRADO (5 gotitas) solo con agua o con UÑA DE GATO con agua ralito o con otra cosa, o cuantas gotas de SANGRE DE GRADO ES ? 3, 4 O 5 Gracias por su Rpta.
tengo la bacteria que dieta debo hacer incluyendo las frutas que puedo comer por fa no me diga comida sana me gustaria nombres
tengo la bacteria y les agradezco me envien informacion sobre medicamentos, dieta y las frutas que debo consumir y las que no debo y por cuanto tiempo debo hacer esa dieta gracias.
me gustaría que me enviaran una dieta balnceada ya que tengo la helicobacter pylori y estoy con tratamiento para la misma.
Muchas gracias
de igual forma indicarme lo que no debo comer .
gracias
hoy me dijeron que tengo la bacteria tengo mucho miedo por favor orienteme ..como conbatir me dieron muchas medicinas .
ante cualquier molestia tiene que ir al médico,cuando son jóvenes no toman importancia, y cumplir con la medicación que el médico le recete, la papa cruda en extracto en ayunas y antes de la comida una copita si en el vaso que se toma en ayunas le pones 5 gotas de sangre de drago. y evitar las grasas los dulces chocolates ajies aderezos, café etc.
yo cumplí con la medicacion que me recetó el medico (3 antibioticos, 1 antiacido y 1 anti-inflamatorio estomacal) y no hizo mas que arruinarme el higado y los intestinos, ahora sumado a la gastritis cronica por hellicobacter pyllori… estoy viendo que opciones hay en la medicina natural. los medicos y las farmacias negocian con la salud.
como es eso del gengibre o sangre de grado
hola buenas noches, tengo 28 años me acabo de enterar q tengo h. pylori, quiero saber q puedo y q no puedo comer una dieta diaria para mi vida necesito porfavor ayudame en lo q puedas no soporto el dolor en la boca del estomago me siento muy mal y no se que comer lo unico q hago es tomar agua gracias.
hola a todos soy de colmbia y tengo helicobacter pilory desde hace dos años y no se que hacer me dan muchos eruptos y llenura tension estomacal y nervios y ya tome antibioticos y casi me muero y no me sirvieron para nada les pido y alguien me ayude con algun remedio natural que mate la bacteria que ya se haigan curado por favor tengo a mi hija pequeña y me da miedo dejarla sola no se cuanto tiempo aguante mas con esta bacteria yo era una muchacha alegre ahora no puedo estar feliz ni normal lloro todas las noches pidindole a mi dios que se apieded de mi y me cure ..tengo 28 años vivo en cali mi telefono es 4003199 mi celular es 3156939329 si alguien me quiere ayudar si alguien de españa lee esto me recomendaron un remedio que solo se consigue aya se llama extracto de semilla de pomelo por favor si hay alguien de españa se lo encargo que mi dios se lo pagara mas adelante hoy por mi mañana por ti muchas gracias
ese remedio extracto de semilla de pomelo dicen que mata la bacteria por eso se los encargo por que aca en colombia no se consigue ya lo averigue en tiendas naturistas y nada y no tengo familia aya por eso les pido el favor gracias att vanessa
Hola por favor ayudenme con una dieta para mi hijo de 4 años. tiene el H.Pylori
MI MENSAGE PARA TODOS ES QUE NO BAJEN LOS BRASOS Y NO PIERDAN LA ESPERANZA EN DIOS. PORQUE DONDE HAY ESPERANZA HAY VIDA.
BUSQUEN DE NUESTRO SEÑOR JESUS EL TIENE LA SANACION DE TU PROBLEMA POR QUE ES MEDICO DE MEDICOS. UN GRAN ABRASO PARA TODOS USTEDES Y ORARE A DIOS POR TODOS ESPERANDO, UN MILAGRO.
DIOS LOS AMA MUCHO Y NO PREGUNTEN PORQUE SINO PARA QUE A MI.
gracias me ayuda mucho tu mensaje…. dios te bendiga a ti tambien…
Científicos de la Universidad de Kyoto, Japón, concluyeron que el aceite esencial de Cymbopogon citratus demostró plenamente su efectividad contra la bacteria Helicobacter pylori, sin que dicha bacteria presentase resistencia al tratamiento con este aceite esencial.
Cymbopogon citratus caña de limón, caña santa, hierba de la calentura, hierba limón, limonaria, limoncillo, paja de limón, malojillo o hiebra luisa (Perú) es una planta herbácea, perenne aromática y robusta que se propaga por esquejes y pertenece a la familia de las Gramíneas. Las flores se reunen en espiguillas de 30-60 cm de longitud formando racimos. Es natural de la India, Ceilán y Malasia. En la actualidad se la cultiva como planta medicinal en zonas tropicales y subtropicales. También en las Islas Canarias.
Propiedades:Se obtiene el aceite esencial denominado Citronela
Es carminativo, digestivo y para el tratamiento de flatulencias.
Restregando sus hojas por los dientes se previene la caries dental.
En infusión se utiliza como tónico aromático y febrífugo.
Científicos japoneses han demostrado con pruebas in vitro que los aceites extraídos de la hierba limón tienen buen potencial como terapia alternativa para erradicar la Helicobacter pylori. Se han realizado pruebas en roedores y han encontrado que el aceite en altas dosis es dañino, pero en uso terapéutico no genera toxicidad.[cita requerida]
Usos:Es usado en la cocina asiática, especialmente en la cocina de Tailandia.
Me llamo Vicente Soy de guatemala, ya hace cuatro años estoy padeciendo del mal H.pilory, me he tratado con medicamentos químicos 3 veces y no hay resultado, qué médicamentos debo tomar y si fuera posible con plantas naturas, ahora si no existe alguna planta para contarrestar, qué medicamento Químico me recomienda.
la medicacion que me recetó el medico para combatir la hellicobacter pyllori (3 antibioticos, 1 antiacido y 1 anti-inflamatorio estomacal) no hizo mas que arruinarme el higado y los intestinos… estoy viendo que opciones hay en la medicina natural. los medicos y las farmacias negocian con la salud.
HOLA CREO QUE TENGO LA BACTERIA NO ESTOY SEGURA SI ES GASTRITIS ME ARDE MUCHO EL ESTOMAGO..NO EM SALIO NADA EN LA SANGRE. QUIERO DECIRLE QUE EN REPUBLICA DOMINICANA TIENEN UNOS MEDICAMENTO MUY BUENOS PARA ESTA BACTERIA USUALMENTE SI A LA PRIMERA NO SE CURA A LA SEGUNDA SI, MI HERMANO Y MI ABUELA Y MI OTRA HERMANA YA HAN SUFRIDO DE ESO Y LOS MEDICAMENTOS SI HAN MATADO LA BACTERIA. EN MI CASO ME VAN HACER UNA ENDOSCOPIA SI ME SALE ME OJALA QUE NO VOY A MANDAR A BUSCAR MEDICAMENTOS DE ALLA PORQUE SEGUN ME DICEN QUE LSO ANTIBIOTICOS QUE DAN AQUI LES DA BREGA ACABAR CON ESE MAL..
Buenas tardes, me gustaria me recomendarn na dieta durante mi tratamiento contra helicobacter pylori. Muchas gracias.
En espera de su pronta respuesta.
Buenas tardes,me gustaria me recomendaran una dieta durante mi tratamiento contra helicobacter pylori. gracias
subsalicilato de bismuto ayuda a matar la bacteria y tambien sirve tomar la sangre de grado espero les sirva saludos!!
hola estimados amigos hace poco me dectectaron esta bacteria en micuerpo y quisiera saver como controlar esos dolores que me da cuando se mueve esta bacteria todo consejo sera bien recibido gracias y hasta pronto.
hola me llamo rosa hace unos dias ne detectaron la bacteria pylori ya tome el tratamiento yo no tengo ulceras ni gastritis pero ahora el doctor se la detecto a mi esposo el me la pudo ber contajiado?
SI POR MEDIO DE LA BOCA, A LA HORA Q LE DAS UN BESO !!! =3
HOLA A TODOS, ME ACABO DE ENTERAR QUE TENGO ESA BACTERIA Y LOS MALESTARES HAN SIDO MUCHOS, SOY ADVENTISTA DEL 7 DIA Y CONFIO EN QUE DIOS ME SANARA Y SACARA ESA BACTERIA DE MI. LES ANIMO A ORAR Y ESTAR EN COMUNICACIÓN CON DIOS PIDIENDOLE SU SANACIÓN, Y YA VERAS QUE CUANDO DIOS LO DESIDA SEREMOS SANADOS. SOLO DEBEMOS CONFIAR EN EL. DIOS TE BENDIGA. SOY DE VENEZUELA Y ESTARE ORANDO POR TODOS USTEDES. HASTA PRONTO.
hola tengo helicobacter pilory estoy tomando 2 antibioticos claritrimicina; metronidazol y aparte omeprazol y suxidina pero no stoy muy bien tengo muchos gases eructos y siemto que me muero me gustaria que puedo tomar aparte de estos algunas plantas o dieta si alguien lo save por favor decirmelo esta es mi nr 617922511
100 gramos de brocoli por dos meses ayida a combatir la bacteria, ajo en la mañana sin desayunar es muy bieno tambien
hola soy la misma si saves algo essta es mi email bea77geta@hotmail.es alguna dieta por favor
hola, me han diagnosticado la bacteria Pyloris y me han dicho las tantas cosas que no debo comer pero no me han dicho las cosas que puedo y eso me preocupa xq yo viajo mucho y no se que hacer para poder tener una dieta adecuada. me han prohibido tomar sopas, cosas calientes y frias, derivados de maiz, alcohol, cafe, sodas, citricos, lacteos, chocolate, pan y de ultimo luego de ler varios articulos no puedo comer nisikiera carne roja que era con lo que me estaba alimentando y muchas restricciones mas pero nadie me deja claro que debo comer solo me restringen por favor necesito orientacion con respecto a mi alimentacion.
gracias
Debe de comer brocolis, granberry, el ajo es muy bueno, horegano, rosmery, yogurt, menta planta, jugo de apio y zanahoria todo eso es bueno para la hpilory
H. Piloty es una bacteria que todos la tenemos en le cuerpo, la diferencia es que algunas personas la tenemos activa y otras no, el medicamento para matar esa bacteria es 2 antibioticos y omeprazol, durante 15 diaz, posteriormente si ya hay gastritis una dieta de un mes y posteriormente pueden comer lo que sea, claro que ase corre el risgo de contraerla de nuevo sobre todo si se come demaasiado en la calle donde los alimentos no tienen la higiene necesaria. pero no es de alarmarse ya que este problema tiene solucion yo ya lo tube. cuidense
yo no sabia de esta bacteria gracias a ustedes me entere de los danos que causa y lo peligrosa que es y que todos estamos propensos a esa baceria aconsejaria que a la primera molestia de gastritis nos hicieranos este examen para detectarla a tiempo gracias por su bloque es muy interesante y nos instruye gracias
yo me he dado cuenta hace 15 dias que tenia esta bacteria, hasta en tonces me empece a preocupar pero los sintomas y malestares aparecieron desde enero, cuando me di cuenta me preocupe muchop y me pasaba horas buscando informacion en interned y fue de mucha preocupacion cuando lei en un articulom que tambien es la causante de cacer, pero gracias a encontrar esta pajina donde las personas hacen sus comentarios me he dado cuenta que con el tratamiento tomado como se bebe, buena dieta y alimentacion no tiene por que dejar consecuencias y tu vida sigue marchando igual siempre y cuando dejemos de comer alimentos en la calle ya que no sabemos la igiene que tengan al prepararlo.
cuidense
tengo helicobacter pylori me he realizado varios examenes con su respactivo tratamiento pero no la erradico….. Actualmente no me hecho ver menos de un espacialista por falta de recursos y miedo a la endoscopia….
Bueno yo tambien padesco de esta bactería, q de verdad es una molestía y me causa mucha preocupación. Y aveces me desconcentra cuando estudio o quiero hacer algo. Solo me quedaría decir hacer todo el esfuerzo para erradicar esta bactería por mas examenes y tratamientos q se haga sino lo haces se te va a complicar, y va hacer bien problemático para tu salud física y emocional. Q Dios los bendiga
YO TENIA ESA BACTERIA ME HICIERON UN ESTUDIO Y LA ENCONTRARON ME DIERON TRATAMIENTO Y SE FUE BAJANDO EL DOLOR ABDOMINAL, AL INSTANTE POR TRES MESES SEGUI CON MEDICAMENTOS Y LA VERDAD YA NO TENGO DOLOR…. DEJE DE TOMAR EL MEDICAMENTO Y SEGUI LAS RECOMENDACIONES DEL DOCTOR, CON LA DIETA DIARIA, HOY SOLO TOMO ZACATE DE LIMON EN TE, JENGIBRE, TRES DIAS A LA SEMANA TOMO SABILA EN TROSITOS EN AYUNAS, Y PUES NO TENGO DOLOR NI REFLUJO. GRACIAS A DIOS. CUANDO INGIERO ALIMENTOS IRRITANTES, COMO ARINAS CAFE CHOCOLATES, PICANTES, TOMATE CEBOLLA, GRASAS Y MUCHOS MAS…PUES NI MODO YA SE QUE VA A VER REFLUJO Y PUES ESA ES LA RECOMPENSA POR NO CUIDAR MI CUERPO…….SE ME OLVIDA TAMBIEN ME COMO TODAS LAS NOCHES EL JUGO DE UNA PAPA CRUDA PEQUIENA. ESPERO QUE LES SIRVA MI TESTIMONIO Y LA VERDAD TENER MUCHA FE Y FUERZA DE VOLUNTAD, BENDICIONES
gracias por tu testimonio en realidad m ayuda mucho… a ti tambien Dios t bendiga
Hola a mi me acaban de detectar la bacteria de Helicobacter y tengo gastritis e leido sus comentarios y me ayudan a esforzarme para levar mi tratamiento para conbatir esa bacteria.
Gracias deberian colocar, los alimentos que si se pueden comer. Yo estoy en tratamiento ahora. No como grasas, ni tomate, ni cebolla, ni pasta. Pero no me prohibieron la carne, mientras sea asada. Nada de frituras.
que tal mis amigos, hace un par de dias me diagnosticaron esa bacteria, la verdad la he pasado muy mal, siento como que he comido tachuelas, lei en varios lados que es erradicable, hay un tratamiento triple que consiste en curar la ulcera, amoxixilina, penicilina y bismuto, llevo dos dias con el tratamiento y me siento muy bien, voy mejorando, solo es cuestión de seguir la dieta al pie de la letra, no comer grasas, café, gaseosas, frituras, carne de cerdo, embutidos, salchichas, jamón, etc. No comer carne roja, mantequilla, crema, leche entera, queso, chile pimiento o jalapeño, chiles picantes, no comer lechuga cruda, acelgas crudas, espinaca cruda, y es bueno comer un yogurt por la mañana y uno por la tarde ya que este ayuda a mantener el estomago libre de cualquier sensación de hambre, se puede comer pollo sin grasa, pescado, mariscos, verduras cocidas, sopas naturales, huevos sin grasa preferiblemente cocidos o tibios, pan acimo o integral, etc. Espero le ayude a mi me está funciinando y baje un poco de peso que ya me hacia falta… Animo!!!
Oración a San Cipriano para que vuelva tu amor
Por los poderes de San Cipriano y de las 3 almas que vigilan. San Cipriano: Fulano vendrá ahora detrás de mí. Fulano va a venir arrastrándose y enamorado, lleno de amor, de deseo, para volver y pedirme perdón por mentir y para pedirme en noviazgo primero y en boda después, lo mas rápido posible. San Cipriano, tendré ese poder, que él olvide y deje de una vez cualquier mujer que pueda estar en su cabeza, y vuelva a asumirme y declararse para que todos lo vean.
San Cipriano, aleja de Fulano a cualquier mujer, que él me busque en todo momento hoy y ahora, deseando estar a mi lado, que tenga la certeza que soy la mujer perfecta para él. Que Fulano no pueda vivir sin mí y que Fulano siempre tenga mi imagen en su pensamiento en todos los momentos. Ahora donde esté, con quien esté, él me buscará por que el pensamiento de él esta en mí. Y al acostarse que sueñe conmigo, y al despertarse que piense en mí y me desee; que al comer piense en mí, que al caminar que piense en mí, que en todos los momentos de su vida piense en mí. Que quiera verme, sentir mi olor, tocarme con amor; que Fulano quiera abrazarme, besarme, cuidarme, protegerme, amarme las veinticuatro horas de todos los días, haciendo así que el me ame más y que sienta placer solo por oir mi voz. San Cipriano, haz a Fulano sentir por mí un deseo fuera del normal, como nunca sintió por otra persona y nunca sentirá; que encuentre placer solo conmigo, que sienta deseo solamente por mí, y que su cuerpo solo a mí me pertenezca, que solo tenga paz si esta bien conmigo. Te agradezco a tí, San Cipriano, por estar trabajando a mi favor y voy a divulgar tu nombre en pago de amansar a Fulano y traerlo enamorado, cariñoso, devoto, dedicado, fiel y lleno de deseo a mis brazos.
Rezar 3 días y divulgar en 3 sitios diferentes…Ten Fe.
Hola, estoy por iniciar un tratamiento con pylo-Pack, me podrían apoyar indicandome que alimentos puedo ingerir?
Estoy por iniciar el tratamiento para helicobacter pylori pero no tengo una dieta alimenticia, puedo consumir Yougurt ? puedo seguir con mis ejercicios de caminar todas las mañanas ?
no se recomienda consumir lácteos ya que al principio neutralizan los ácidos, pero a las 2 hrs aprox estimulan la producción de ácido dando así un efecto de rebote… trata de consumir alimentos con poca fibra, mientras se controla este padecimiento, consumir frutas como plátano, papaya puede mejorar los síntomas, consumir poca grasa y preferir grasas como el aguacate… saludos y espero sea de su ayuda
me diagnosticaron helicobacter me puede dar cancer
Hola
mi hijo de diez años tiene helicobacter pylori y le voy a iniciar el tratamiento pero no se esactamente que dieta le devo tener
Hola. Podrían por favor confirmarme si una persona con ésta bacteria puede consumir limón sin ningún problema o contra indicación. Gracias, espero respuestas…
NO PUEDES INGERIR COSAS CITRICAS AYUDA A LA REPRODUCCION DE LAS VACTERIAS !!
mhola me encontraron esa bateria y no que peudo comer cualquier cosa estoy ahceindo dieta blanda pero me dan dolors igual y voy bajando de peso no me da ambre me da un dolor porque no tengo nada en exestomago pero cuando como poco que sea me duele l estomago que dieta o que devo comer todavia no empiezo con el tratamiento gracias
si tengo la bacteria helicobactery pilori que alimentos debo de comer
si tengo la bacteria helicobactery pilori que alimentos debo de comer
Hola tengo 70.3 de helycobacter quisiera que alimentos debo comer… Y si mi caso es grave o no gracias
la helicobacter te causa mal aliento !!!
hola, también tengo el pylori por fa díganme que puedo comer y que no gracias..
me gustaria saber que dieta puede reaizar un persona adulta de 61 años, que tiene dificultad para diglutir, eructos, se hizo una endoscopia y su resultado fue gastritis cronica por HP (helicobater pilory) porque esta perdiendo demasiado peso y no come casi nada
he empezadoa adelgazar por culpa de esta bacteria cm ago para engordar si ya ejtoy terminado un tratamiento cn medicamentos y me siento mejor¿?::::::::
que tratamiento ? respuesta por favor
Hola , puedo consumir fresa? porque cuando como fresa me pasa el dolor de estomago, y hace un año me detectaron el h.pylori, y volvio aparecer. que puedo hacer?
Buen Día estoy llevando el tratamiento de la Pilory solo que tengo dudas, sobre si puedo comer yogurt y leche descremada.
Gracias por su ayuda.
Yo tengo este germen hace 1 año y lo he combatido llevando una dieta fuera de grasas por ningun motivo, nada de verduras o frutas que puedan fermentar en el estomago (como fresa, manzana, tomate, cebolla) nada de licor ni café, Gaseosas de vez en cuando pero mejor no. Tomar todas las mañana jugo de papaya o comersela en trozos. Bajar las harinas. Las porciones de comidas deben ser pocas y comer 5 veces al dia. Mucha agua, manzanilla o mate de coca. Dejar por completo las comidas chatarras. Todo esto por 6 meses. Las comidas luego de este tiempo puedes freirlas con aceite de oliva.
QUE ALIMENTACION SE DEBE SEGUIR CUANDO SE TIENE LA LA BACTERIA HELICOBACTER PYLORI
hola temgo la bacteria helicobacter pylori, me podrian decir que puedo comer o no y que proteinas puedo tomar para no bajar de peso debido al tratamiento ? gracias de ante mano este es mi mail
chileno_snake_1992@live,cl
hola me dianosticaron hilicobacter pylori a mi esposo tambien tomamos el tratamiento pero a mi me volvio el malestar a que se deberia me puede dar cancer
Me diagnosticaron helicobacter me puede dar cancer tiene cura al tener helicobacter,por favor quiero la respuesta un poco rápida gracias disculpe.
Hola.mi hija de 4 años tiene helicobacter pylori eso significa que puede tener cancer al estomago
hola me hice la triterapia para erradicar la helicobacter pylori y ahora el medico quiere que me haga un examen a mis deposiciones para saber y realmente está erradicado.y seguir cuidando mis alimentos.
hola CArlitos por fabor donde encuentro el acite de hierba luisa mi hijo tiene esa bacteria
Hola estoy super enferma. Esa bacteria esta muy a bansada me a surged un odor vaginal muy fuerte desde ase 6 meses el doctor no me quiere dar tratamiento ya
HOLA,DICEN Q EL ARROZ INTEGRAL ES MUY BUENO Q LA LECHE DESCREMADA IGUAL ,Y OTRAS PERSONAS DICEN LO CONTRARI ENTONCES A QUIEN CREER.
MUCHAS GRACIAS X TODOS SUS COMENTARIOS.